Schwerpunkt Anorexia Nervosa
Iris Weihrauch
Verlauf und Symptome
Behandlung
Störungen des Sozialverhaltens
2.1. Störungen des Sozialverhaltens auf den Bereich der Familie beschränkt
3. Essstörungen
3.1. Die drei Arten gestörten Essverhaltens sind
3.1.2. Bulimia nervosa
3.1.3. Adipositas
3.2. Erklärungsansätze
3.3. Intervention (von Seiten d. Familienmitglieder)
3.4. Therapiemöglichkeiten
Das Vorkommen depressiver Störungen im Jugendalter war lange Zeit umstritten, denn sie haben nur selten typische Verstimmungen mit Schuldgefühlen und Selbstbezichtigungen und den bei Erwachsenen charakteristischen vegetativen Erscheinungen wie z.B. Schlafstörungen und Appetitverlust.
Ganz allgemein versteht man heute unter Depression psychische Störungen mit trauriger, gedrückter Gemütsverstimmung, mit und ohne somatische Begleiterscheinungen oder Selbsttötungstendenzen.
Depressionen bei Kindern und Jugendlichen zeigen einen alters- und entwicklungsabhängigen Symptomausdruck und werden oft wegen organischer Beschwerden oder wegen milieureaktiver Verhaltensstörungen behandelt. Von den Eltern werden sie auch häufig als besonders erziehungsbedürftig eingestuft, entweder weil sie es nicht wahrhaben wollen, oder es als Vorwurf empfinden, dass ihr Kind traurig oder unglücklich ist.
Angaben über das Vorkommen depressiver Erkrankungen schwanken stark, klar ist allerdings, dass Mädchen doppelt so häufig davon betroffen sind als Jungen.
Die Häufigkeit von schweren depressiven Episoden (sogenannten Major Depressionen) wird mit bis zu 6,5% angegeben.
Reine depressive Störungen sind bei Jugendlichen eher selten, meistens liegt eine Kombination mit Angststörungen vor.
Die Symptome sind, wie bereits oben erwähnt, wesentlich vom Lebens- und Entwicklungsalter sowie vom Geschlecht abhängig.
Ab der Pubertät verbindet sich die Depression oft mit einer übersteigerten Form der Sinnlosigkeit, des Versagens und der Schuld und es treten Suizidimpulse (verstärkt ab dem 15. Lebensjahr) und Minderwertigkeitsgefühle auf.
Mädchen verhalten sich eher still und gehemmt, neigen zu Stimmungsschwankungen und zum Grübeln und geraten aus diesem Grund kaum in Konflikt mit ihrer Umgebung. Auch ihre Eltern klagen nicht über Erziehungsschwierigkeiten, sondern sind sogar mit der vermeintlichen Bravheit des Kindes zufrieden. So bleiben ihre Probleme oftmals verborgen und werden nicht behandelt.
Der typische depressive Junge hingegen ist kein Musterknabe. Er zeigt Symptome der Kontaktschwäche und Selbstisolierung, Lernhemmungen und Gereiztheit . Weiters weint er häufig scheinbar unmotiviert, kann sich aber auch aggressiv verhalten.
Um depressives Verhalten erklären zu können, wurde in den 70er Jahren eine kognitive Triade zusammengestellt. Sie besteht aus folgenden Elementen:
Negative Sicht von sich selbst
Der Depressive wertet sich selbst ab, unterschätzt seine eigenen Fähigkeiten und Möglichkeiten. Einzelne Misserfolge sieht er als Bestätigung seiner Unfähigkeit.
Negative Sicht der Umwelt
Er erlebt die Erfahrungen mit seiner Umgebung meist negativ und sieht sich mit unüberwindbaren Belastungen und Hindernissen konfrontiert.
Negative Sicht der Zukunft
Er hat keine Hoffnung, dass sich die momentane Situation in absehbarer Zukunft ändern wird und versucht vieles daher gar nicht, da er es für aussichtslos hält.
Im Regelfall verläuft die Depression chronisch, wobei die durchschnittliche Länge der depressiven Episode etwa 30 Wochen beträgt. Untersuchungen im Jahre 1990 zeigten schließlich, dass 60% der betroffenen Jugendlichen bis zu ihrem Erwachsenenalter mindestens eine Wiederholung der Krankheit erlebten. Eine einzelne depressive Phase heilt jedoch im Allgemeinem folgenlos aus.
An erster Stelle der medikamentösen Behandlung stehen die Antidepressiva, also Arzneimittel, die in den gestörten Botenstoffwechsel des Gehirns eingreifen. Ihre Wirkung stellt sich etwa nach 10-14 Tagen ein. Daneben wird der Betroffene in einer Klinik oder ambulant in ein therapeutisches Umfeld mit für ihn individuell zusammengestellte Therapiearten wie Gesprächen, Musik- und Beschäftigungstherapie etc. eingebunden.
Störungen des Sozialverhaltens sind durch ein wiederholendes Muster dissozialen, aggressiven oder aufsässigen Verhalten charakterisiert, im extremsten Fall sogar durch gröbste Verletzungen altersentsprechender sozialer Erwartungen (es soll schwerwiegender sein als gewöhnlicher kindischer Unfug oder jugendliche Aufmüpfigkeit). Einzelne dissoziale oder kriminelle Handlungen alleine sind kein Grund für Besorgnis.
Eine Störung des Sozialverhaltens tritt oft zusammen mit schwierigen psychosozialen Umständen auf, wie unzureichende familiäre Beziehungen und Schulversagen und wird beim männlichen Geschlecht häufiger gesehen und erkannt.
Beispiele für Verhaltensweisen, welche diese Diagnose begründen, sind
ein extremes Maß an Streiten oder Tyrannisieren
Grausamkeit gegenüber anderen Menschen oder gegenüber Tieren
erhebliche Destruktivität gegen Eigentum
Stehlen, häufiges Lügen und Schuleschwänzen
Ungewöhnlich häufige oder schwere Wutausbrüche und Ungehorsam
Jedes dieser Beispiele ist bei erheblicher Ausprägung Grund für Besorgnis und ausreichend für die Diagnose. Isolierte, dissoziale Handlungen alleine genügen aber nicht.
2.1. Störungen des Sozialverhaltens auf den Bereich der Familie beschränkt
Diese umfassen Störungen des Sozialverhaltens mit dissozialem oder aggressiven Verhalten (nicht nur oppositionellem, aufsässigem oder trotzigem Verhalten), die gänzlich oder beinahe völlig auf den häuslichen Rahmen beschränkt ist.
Stehlen zu Hause, meist auf Geld oder Eigentum einer oder zweier bestimmter Personen beschränkt, kann vorkommen. Es kann begleitet sein von vorsätzlich destruktivem Verhalten , wiederum meist beschränkt auf bestimmte Familienmitglieder, z.B. Zerstören von Spielzeug und Schmuck, Schnitzen an Möbeln oder Zerstören teurer Gegenstände.
Vor allem aber auch Gewaltanwendung gegen Familienmitglieder und Feuerlegen können ebenfalls eine derartige Diagnose recht fertigen.
In den meisten Fällen sind diese familienspezifischen Störungen des Sozialverhaltens aus einer wichtigen Beziehungsstörung des Kindes bzw. Jugendlichen zu einem oder mehreren Mitgliedern der Kernfamilie entstanden. In einigen Fällen zum Beispiel kann die Störung im Umfeld eines Konfliktes mit einem neu hinzugekommenen Eltern-Ersatzteil entstanden sein.
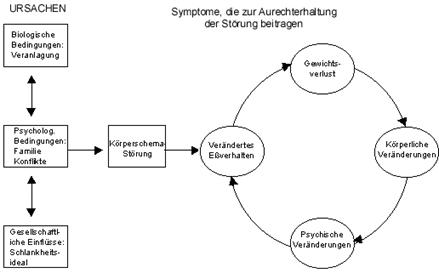
Essstörungen
Essstörungen sind mittlerweile ein weitverbreitetes Phänomen in Wohlstandsgesellschaften und betreffen vor allem Jugendliche. Viele Faktoren dürften dafür verantwortlich sein, u.a. das Überangebot an Nahrung und das gesellschaftlich fixierte Schlankheitsideal.
3.1. Die drei Arten gestörten Essverhaltens sind
3.1.1. Anorexia nervosa
Die Anorexia Nervosa ist durch ein abnormes Ernährungsverhalten (Essensverweigerung) gekennzeichnet und tritt vorwiegend bei Mädchen zwischen der Vorpubertät und dem 25. Lebensjahr auf. Im Verlauf der psychogenen Krankheit kommt es zu einer kontinuierlichen Gewichtsabnahme, die schließlich in einen lebensbedrohlichen Zustand übergeht.
Es sind zwei Formen der Anorexia zu unterscheiden:
die akute bzw. restriktive Anorexia bezeichnet einen Zustand extremer Gewichtsabnahme mit strikter Nahrungseinschränkung.
Die chronische bzw. expansive Magersucht ist dadurch gekennzeichnet, dass die Betroffenen ihr Gewicht auf dem Minimum halten, das für die Stoffwechselvorgänge gerade ausreichend ist. Hierbei können auch bulemische Anfälle zum Erscheinungsbild gehören.
Das sind die beiden Formen, auf die ich mich hier konzentrieren werde.
3.1.2. Bulimia nervosa
Der Begriff leitet sich aus dem griechischen "Ochsenhunger" ab, was im übertragenen Sinn soviel wie verzehrender Hunger heißt. Der Zusatz "nervosa" macht deutlich, dass es sich um eine nervöse Essstörung handelt, die psychogenen Ursprungs ist. Die Störung des Ernährungsverhaltens ist durch das unkontrollierte, starke Verlangen nach Nahrung, sowie das sich unweigerlich anschließende Erbrechen gekennzeichnet. Die Bulemikerin zeigt eine panische Angst vor Gewichtszunahme.
3.1.3. Adipositas
Kennzeichnend ist hier übermäßiges Essen mit seinen starken somatischen und psychischen Folgeerscheinungen und hat hier Abwehrfunktion gegenüber unliebsamen Gefühlen. Während durch starkes Übergewicht körperliche Funktionen extrem belastet werden, führt es psychisch zu vermindertem Selbstwertgefühl und häufig auch zum Rückzug und zu Isolation.
Es ist nicht möglich nur einen Grund zur Entstehung von Essstörungen anzugeben. Jeder Mensch hat eine unterschiedliche Persönlichkeitsstruktur, die das Verhalten eines jeden beeinflusst.
Prädisponierende Faktoren für ein gestörtes Verhalten können unter anderem sein:
das vorgegebene Schlankheitsideal
Seit Beginn der 60er Jahre hat sich das Schlankheitsideal für Frauen in westlichen Zonen immer mehr in Richtung eines extrem schlanken Körpers verschoben. Da körperliche Attraktivität eine wesentliche Determinante des weiblichen Selbstwertgefühls ist, unterliegen die meisten Frauen einem starken Druck der Norm zu entsprechen und schlank zu sein.
Diese Bedingungen begünstigen, dass für einige Mädchen (während der Pubertät) die Gewichtskontrolle extreme Formen annimmt, wie z.B. Anorexie oder Bulimie.
Lernerfahrungen, individuelle Faktoren
Eine wichtige Rolle für die Entwicklung einer Essstörung spielen individuelle Lernerfahrungen besonders in Zusammenhang mit Nahrungsaufnahme. Wenn Nahrungsverweigerung zum Beispiel bereits im frühkindlichem Stadium als wirksames Mittel eingesetzt werden, um die Umgebung zu manipulieren. Aber auch wenn Essen als Mittel der Belohnung, Ablenkung oder Entspannung verwendet wird kann das zu Bulimie in späteren Jahren führen.
Bedingungen in der Familie
Oft können auch familiäre Probleme, wie Konflikte zwischen den Eltern oder zwischen dem Jugendlichen und anderen Familienmitgliedern zu einem gestörten Essverhalten führen bzw. dieses verstärken.
Die meisten Essgestörten sind Perfektionisten. Viele von ihnen haben kaum Fehlschläge erlebt und manchmal haben die Eltern trotz bester Absichten zu dem Problem beigetragen. Dadurch, dass sie ihr Kind zu sehr behütet haben und es gegen alle Anfeindungen abschirmen wollten. Eltern müssen ihrer Tochter vor Augen führen, dass Fehler zum Leben gehören und nicht ihren Wert als Person bestimmen. Wenn Eltern ihr zu verstehen geben, dass Niederlagen normal sind, vorübergehen und zu überwinden sind, wird sie bei Fehlschlägen nicht am Boden zerstört sein.
Um die Essstörung überwinden zu können, muss das Mädchen fühlen, dass es als Individuum respektiert und geschätzt wird. In vielen Familien, in denen eine Tochter oder die Ehefrau eine Essstörung hat, lässt der Gedankenaustausch zu wünschen übrig.
Essgestörten fällt es meist schwer, ihre Meinung zu äußern, wenn diese anders ist als die der Eltern oder des Ehepartners. Das gilt besonders für Familien, die nach der Regel leben: 'Wenn du nichts Nettes zu sagen hast, dann sag nichts.' Essen wird zum Mittel, Frustrationen zu verdrängen.
3.3. Intervention (von Seiten der Familienmitgliedern)
Es ist nicht immer leicht, bei einer Tochter, Ehefrau oder Freundin eine Essstörung zu erkennen. Das liegt daran, dass die Betroffenen ihr Problem wahrscheinlich verbergen. Doch eine Essstörung verschwindet im allgemeinen nicht von selbst. Je früher die Erkrankte angesprochen wird und Hilfe erhält, um so größer sind die Heilungsaussichten. Ehe man aber jemanden anspricht, der vermutlich eine Essstörung hat, sollte man sorgfältig überlegen, was man sagt und zu welcher Zeit. Am besten ist es, wenn man selbst ruhig ist und keine Störungen zu erwarten sind. Falsches Vorgehen, zum Beispiel heftiges Drohen, behindert die Kommunikation und macht alles nur noch schlimmer. Im Gespräch mit der Betroffenen kommt es darauf an, sie nicht zu verurteilen, sondern präzise Aussagen zu machen. Man muss einsehen, dass man niemanden zwingen kann, zu essen oder Essanfälle zu unterlassen. Je mehr Zwang ausgeübt wird, desto zäher wird der Kampf.
3.4. Therapiemöglichkeiten
Aufgrund der somatischen Gefährdung ist für die meisten Patientinnen mit Anorexie zunächst ein stationärer Aufenthalt notwendig. Zur kurzfristigen Wiederherstellung eines normalen Körpergewichts und der psychischen und körperlichen Gesundheit haben sich verhaltenstherapeutische Programme am besten bewährt. Üblicherweise bestehen sie aus dem systematischem Einsatz von Verstärkern für Gewichtszunahme. Mittlerweile wird auch versucht das Ausmaß an Fremdkontrolle so gering wie möglich zu halten.
Weiters sollen falsche Denkschemata und irrationale Annahmen, die sich auf die Bereiche Gewicht, Figur, Essverhalten und Nahrungsmittel beziehen, entfernt werden und ein Training in Problemlösen und Stressbewältigung durchgeführt werden, da die Patienten lernen müssen mit eben diesen umzugehen um in ein geregeltes Leben zurückzukehren.
Schließlich werden individuelle präventive Maßnahmen gegen eine Rückfallgefahr erarbeitet und so eine hohe Erfolgsquote zu erzielen.
Endzwecke der Nachsorge sind dann unter anderem:
Aufrechterhalten des Therapieerfolges und Verankerung im alltäglichen Lebenskontext
Erhaltung bzw. Wiederherstellung der Arbeits- und Berufsfähigkeit sowie Begleitung bei der beruflichen Integration
Stärkung einer "positiven Leiblichkeit"
Stabilisierung des Normen- und Wertesystems (finanziell, materiell und geistig)
Es gibt weiters mehrere Selbsthilfegruppen (auch in Österreich) die man aufsuchen kann, wenn man betroffen ist, beziehungsweise nach einem Klinikaufenthalt und die aus einzelnen unabhängig arbeitenden Gruppen bestehen, die einen formellen Unterbau besitzen. Das heißt sie können nach einem festgelegten Programm arbeiten und/oder besitzen gemeinsame Gremien.
Quellen: ICD 10 (2. Auflage)
Lehrbuch der klinischen Psychologie (Hrsg. Hans Reinecker)
Anorexia nervosa und Bulimia Nervosa (Hrsg. A.Gerbracht, u.a.)
Das Jugendalter (Hrsg. H.-C. Steinhausen)
Internet
Haupt | Fügen Sie Referat | Kontakt | Impressum | Nutzungsbedingungen
